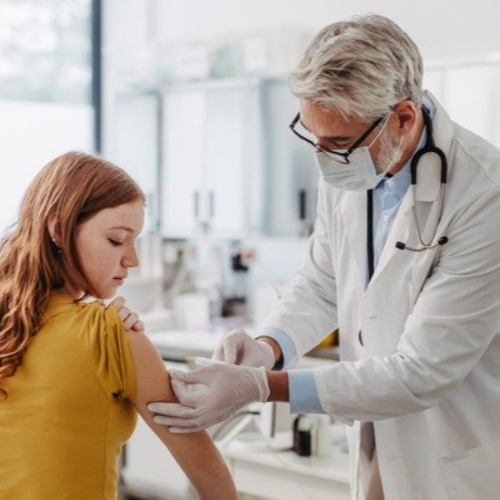
自2006年首个HPV疫苗问世、2007年在德国获批使用以来,这项预防性疫苗逐渐成为全球公共卫生的重要工具。由于宫颈癌的发生通常经历多年甚至十余年的发展过程,其预防效果需要长期观察才能得到证实。如今,多项系统综述和大规模人群研究在随访10年以上后给出了明确答案:HPV疫苗不仅安全,而且能够显著降低宫颈癌的发生风险,尤其是在青少年早期、首次性行为之前接种者中效果最为显著。
一、HPV是什么?为何与癌症相关?
人乳头瘤病毒(HPV)是一类非常常见的病毒。几乎每个人一生中都会感染一次或多次HPV。
目前已发现200多种HPV类型,其中约40种通过性接触传播,主要感染生殖道及肛门周围的皮肤和黏膜。大多数感染是短暂的,可被人体免疫系统清除,但部分“高危型”HPV持续感染可能导致细胞异常变化,进而发展为癌症。与HPV相关的癌症包括:宫颈癌(最常见),肛门癌,阴道癌、外阴癌,阴茎癌,部分口咽癌。
虽然感染HPV十分普遍,但最终发展为癌症的情况相对少见,通常需要长期持续感染和多种因素共同作用。
二、HPV疫苗:预防为主的关键措施
HPV疫苗是一种预防性疫苗,可针对最常见、致癌风险最高的HPV类型提供保护。
接种建议(参考德国经验)
推荐接种年龄:9–14岁男女青少年,
最晚可在18岁前补种,并由法定医疗保险承担费用。
接种程序:
9–14岁:2剂(间隔5–13个月),
≥15岁或接种间隔不足:3剂。
许多国家(包括中国、美国等)也有类似推荐,即尽早接种、越早越好。
三、10年随访证据:显著降低宫颈癌风险
一项题为“预防性HPV疫苗用于预防宫颈癌及其前驱病变”的全球性系统综述显示,在长达10年的随访中:HPV疫苗不仅能减少癌前病变,还能够直接降低宫颈癌的发生率。
来自瑞典、苏格兰和印度的人群研究进一步提供了关键证据:
在16岁之前接种疫苗的女性,
在10–14年后,其宫颈癌发生风险明显低于未接种者。
德国癌症研究中心指出,这是目前关于HPV疫苗预防宫颈癌最全面、最有力的科学证据之一。
四、越早接种,保护效果越强
研究一致强调:接种时机至关重要。
在首次性行为之前接种HPV疫苗,保护效果最佳,原因在于:
疫苗是预防感染,而不是治疗已有感染,
早期接种可以在暴露于病毒前建立免疫屏障。
部分研究甚至观察到:在早期接种人群中,随访期间未出现宫颈癌病例。
五、群体免疫效应:未接种者也能受益
瑞典的一项研究发现,在疫苗接种率较高的人群中:即使未接种疫苗的女性出现严重宫颈细胞异常的比例也明显下降。
这被称为“群体免疫效应”,说明:HPV疫苗不仅保护个体,还能减少病毒在整体人群中的传播。
从公共卫生角度看,这种效应对于降低疾病负担具有重要意义。
六、安全性如何?大规模研究给出答案
另一项纳入超过15.7万人的系统综述(涵盖60项研究)评估了HPV疫苗的安全性与有效性,结果显示:所有已上市疫苗均能有效预防HPV感染,在7年内显著减少癌前病变发生。
常见不良反应:注射部位疼痛,轻度红肿或肿胀。这些反应通常:程度较轻,持续时间短,可自行缓解。
研究显示,其发生率并不高于安慰剂(假疫苗)组,说明疫苗总体安全性良好。
七、总结:HPV疫苗的现实意义
综合目前证据可以得出明确结论:
HPV感染极为常见,但部分类型与癌症密切相关,
HPV疫苗可以有效预防高危型感染,
长期研究证实,其可显著降低宫颈癌风险,
越早接种,保护效果越好,
疫苗安全性良好,风险较低。
对于个人而言,HPV疫苗是预防宫颈癌最直接、最有效的手段之一;对于社会而言,高接种率还有助于形成群体免疫,从整体上降低疾病负担。
因此,尽早、规范地完成HPV疫苗接种,是值得重视的一项健康投资。